RAPPEL HISTORIQUE
C’est en 1904 que pour la première fois Sir William Goven parle de Fibrositis, décrivant ce syndrome comme une fibrose tissulaire, distinguant bien ce syndrome de l’algodystrophie.
En 1976, le Professeur Hench décrit le SPID , Syndrome Polyalgique Idiopathique .
Puis entre 1970 et 1980, ce sont les psychiatres qui s‘intéressent au sujet et qui en font une maladie psychiatrique, allant jusqu’à évoquer l’hystérie.
Il faut attendre 1990, pour que l’American College of Rhumatology définisse les critères de la fibromyalgie.
Critères anciens mais toujours présents dans l’esprit des médecins.
– Douleurs musculaires diffuses, persistantes mal expliquées.
– Associées à plus de 11 zones tendineuses et musculaires sensibles à la pression ou « Tender points » sur les 18 définis (Wolfe).
– Points sous occipitaux, cervicaux, bas, trapèzes, sus épineux, 2ème côte, épicondyles, fessiers, grand trochanter, genou.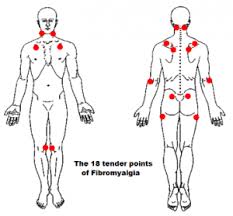
Ces critères permettent de porter ce diagnostic jusque dans les années 2010. Il faut porter une pression sur les zones tendineuses, ne devant pas dépasser 4kg par centimètre carré (blanchiment de la peau située en dessous de l’ongle du doigt de l’examinateur).
Ceux sont des zones gâchettes bien connues. Les critères décrits par le Pr Kahn sont ainsi bien définis.
CRITERES MAJEURS
– Douleurs diffuses depuis plus de 3 mois sans diagnostic précis.
– Points nombreux et multiples retrouvés à la pression digitale modérée atteignant un score de 50 (0=indolence, 1= douleur signalée, 2 = douleur et grimace, 3 = douleur et retrait)
– Absence de pathologie sous-jacente ou de signes biologiques d’inflammation
– Consultation sans conclusion d’au moins 5 médecins.
CRITERES MINEURS
– Sommeil non réparateur accompagné de réveils avec raideur et contracture
– Fatigue à prédominance matinale
– Augmentation par le stress et l’activité
– Diminution par le repos et la chaleur
– Migraine et céphalées
– Très souvent associé à un côlon irritable
On retrouve donc fin des années 2000 un syndrome fait essentiellement de douleurs diffuses avec raideurs matinales associées à de la fatigue, des troubles du sommeil et des problèmes psychologiques.
Tous ceci va permettre, fin des années 2010, d’établir une liste de critères définissant la fibromyalgie moderne.
On va alors retrouver :
– Des douleurs multiples
– De la fatigue
– Des troubles psychiques essentiellement cognitifs faisant intervenir les neuro transmetteurs
– des troubles du sommeil (qui n’est notamment pas réparateur).
Il est fondamental d’évaluer ces 4 critères par des grilles d’évaluation précises qui vont permettre de définir la fibromyalgie et d’établir un degré de gravité.
Elément très important : ces grilles doivent être remplies par le patient lui-même. C’est lui qui doit repérer ses problèmes de douleur, de sommeil, de fatigue et ses problèmes cognitifs.
Cette classification va déterminer une mosaïque de formes cliniques.
Il y a donc plusieurs types de fibromyalgie qui se mélangent:
Les formes douloureuses avec ou sans troubles du sommeil ou de l’humeur, des formes liés au stress, des syndromes de fatigue, des troubles intestinaux apparents ou pas, des troubles immunitaires évidents ou pas. Les symptômes prédominants sont ainsi très variables.
Il est donc indispensable sur le plan pratique de réaliser une auto évaluation de la personne, avec des scores numériques (0, 1, 2 3) ou analogiques (réglette non graduée). Ceci est important pour le suivi à long terme. Il faut donc réévaluer tous les 3 mois ces 4 paramètres.
PHYSIOPATHOLOGIE MODERNE
La fibromyalgie appartient à une grande famille de syndromes liés à un terrain hypersensible qui reste encore assez mal défini.
Quoiqu’il en soit, on retrouve 4 éléments essentiels :
• la fibromyalgie,
• le syndrome de fatigue chronique,
• le syndrome de l’intestin irritable et
• après 40 ans le syndrome de vessie instable. (Consensus mondial de « syndrome de fatigue chronique » de Reno 2009).
Il y a pour ces pathologies une mosaïque d’hypothèses physiopathologiques :
– Dysfonction des neurotransmetteurs et excitotoxicité
– Troubles mitochondrial et énergétique
– Stress et déséquilibre du système nerveux autonome
– Déséquilibre alimentaire et carence micro nutritionnelles
– Troubles fonctionnels intestinaux, leaky gut syndrome
– Déstructuration de l’architecture du sommeil
– Troubles immunitaires et infectieux.
NOUVEAU CONCEPT
Tout ceci va permettre de concevoir le concept moderne physiopathologique de la maladie.
Il est basé sur 6 éléments fondamentaux :
• Un stress oxydant nitrosatif et mitochondrial
• L’hyper excitabilité et exitotoxicité
• Un déséquilibre des neuro transmetteurs
• Une perturbation de la fonction intestinale
• Un déséquilibre nutritionnel et micro nutritionnel
• Le stress
STRESS OXYDANT NITROSATIF ET MITOCHONDRIAL
C’est Michael Maes qui va élaborer un résumé de ce concept très compliqué.
Il en ressort plusieurs processus intriqués :
– Une inflammation avec intervention des cytokines ; la fibromyalgie est une maladie inflammatoire
– Un stress NO
– Un stress oxydant
– Une dysfonction mitochondriale
– Un déficit en Coenzyme Q10
– Un déficit en Zinc
– Un déficit en oméga 3 PUFA plus fréquent que dans la population générale
– Une activation lymphocytaire en réponse à des pathogènes
– Un leaky gut syndrome.
Beaucoup de chercheurs ont tenté de mesurer ce stress NO et oxydatif .
Leur conclusion est claire ; La population sujette à une fibromyalgie clairement évaluée cliniquement, présente des marqueurs de stress nitrosatif et oxydant nettement plus élevés que la population normale témoin. Ceci chez tous les patients fibromyalgiques. Il est donc inutile d’aller effectuer des examens couteux chez un sujet diagnostiqué fibromyalgique cliniquement. Selon la littérature, ce stress nitrosatif et oxydant existe donc chez tous les patients fibromyalgiques. Causes ou effets restent encore à définir.
Mais alors comment y remédier.
La première mesure à prendre est de préconiser la prise de coenzyme Q10.
En effet, le Coenzyme Q10 est impliqué dans l’ATP mitochondriale notamment musculaire, c’est un anti oxydant, il joue un rôle essentiel dans la fatigue et la douleur musculaire et c’est un modulateur du stress nitrosatif.
Il a le bon profil pour traiter les fibromyalgies. Ceci a été démontré dans plusieurs études .
Il est ainsi démontré que le coenzyme Q10 est efficace dans tous les cas, sur la douleur, le sommeil, les troubles cognitifs et les troubles de l’humeur et devient un traitement majeur de la douleur dans la fibromyalgie . La prise de coenzyme Q10 est donc très intéressante et il est donc tout à fait licite de proposer la prise de Coenzyme Q10 à tout patient fibromyalgique qui a des douleurs, est fatigué et a des troubles du sommeil. Il est donc recommandé de donner 200mg par jour, oxydé ou réduit peu importe, pendant au moins 2 mois pour éviter d’être sous dosé. On réévalue la situation après cette période.
Mais ceci ne suffit pas et n’explique pas tout.
L’HYPER EXCITABILITE ET EXITOTOXICITE
C’est un concept validé et récent. Chez les fibromyalgiques, on retrouve une sensibilité exacerbée de leur récepteur NMDA. (N-Méthyl-D-Aspartate) . Ces récepteurs sont sur les cellules nerveuses et vont exciter le neurone. Selon ces études, les patients fibromyalgiques ont des taux d’excitabilité de ces récepteurs NMDA beaucoup plus élevés que les sujets sains.
En 2008, Harris montre un lien direct entre le glutamate et la douleur des personnes fibromyalgiques . Or ce glutamate mono sodique connu sous le nom d’E621 est un exhausteur de gout fréquemment utilisé dans l’industrie agroalimentaire. Il agit en activant les récepteurs au NMDA. Cette excitation va participer à l’activation immunitaire surtout s’il existe des endotoxines, Lyme, Candida, Lipo polysaccharides témoins d’une altération de la flore et de la muqueuse intestinale.
Le glutamate est également amplifié par l’aspartam . Le GABA, autre neurotransmetteur est sensé diminuer l’activation des récepteurs NMDA. Il y a donc un lien entre l’excès de glutamate et le GABA qui contre balance normalement son action et qui est, semble-t-il, en défaut chez le fibromyalgique.
Il est intéressant de noter que si on ne peut pas agir directement sur ces récepteurs au GABA, on peut intervenir indirectement par un apport massif en magnésium. C’est à cet endroit que le magnésium agirait dans la fibromyalgie.
...La suite de ce contenu est réservée aux membres de l'AFME.
Pour voir l'article en entier, connectez-vous >
-
Note du comité de lecture