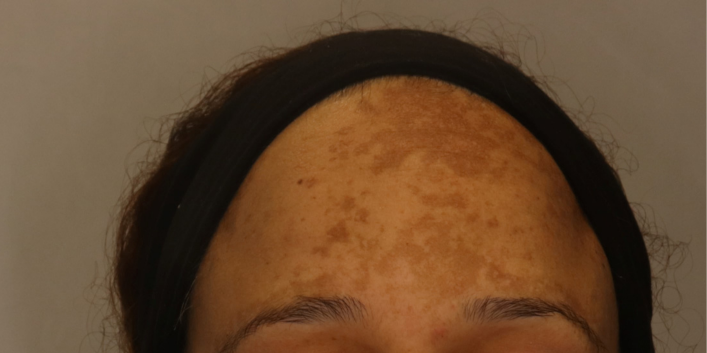
Le mélasma est une hyperpigmentation bénigne acquise caractérisée par des taches pigmentaires brunes claires à foncées, souvent symétriques aux bords irréguliers et touchant principalement la zone du visage, zone photo exposée.
Différents types selon la localisation existent et coexistent :
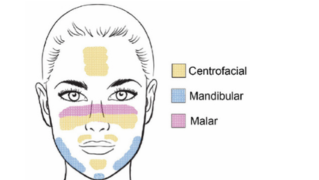
- Type centro-facial le plus courant : front, nez, joues, menton, lèvre supérieure
- Type mandibulaire : l’ensemble de la mâchoire
- Type malaire : joues et nez
Mais le mélasma peut aussi siéger au niveau des avant-bras. Il est à noter que les zones touchées sont des zones riches en glandes sébacées.
Il affecte plus particulièrement les personnes de phototypes foncés (II à VI) mais il n’est pas rare chez les phototypes clairs et plus souvent les femmes en âge de procréer, hors ou pendant la grossesse.
Pathologie multifactorielle, à la prédisposition génétique, s’ajoutent des facteurs comme l’exposition aux UV, la lumière visible, l’environnement hormonal (œstrogènes, contraception, THS, maladies thyroïdiennes, grossesse), l’exposition prolongée à la chaleur et l’irritation.
Il est important dans l’interrogatoire de chercher tous ces facteurs. L’irritation peut être thermique (brûlure, laser, cire chaude), chimique (peeling, produits cosmétiques irritants) et même mécanique (épilation au fil, gommage, cire froide, ablutions répétées).
Bien que le mélasma soit une pathologie bénigne, il affecte l’estime de soi et les patients vivent une réelle souffrance dans leurs relations avec les autres.
Un peu d’histologie
Les lésions de mélasma sont caractérisées par une hyperactivité mélanocytaire entraînant une synthèse accrue des pigments (notamment d’Eumélanine) et un transfert important de ceux-ci vers les kératinocytes épidermiques. Elles révèlent :
- Un dépôt excessif de mélanine sur toute la hauteur de l’épiderme voire dans le derme.
- Une altération de la membrane basale et de la matrice extra cellulaire avec migration des mélanosomes et des mélanocytes dans le derme.
- Une augmentation de cellules inflammatoires dans le derme comme des mastocytes infiltrés et des mélanophages.
- Une néo angiogenèse, vascularisation importante sous-jacent.
Pathogénèse : au-delà du mélanocyte
La pathogénèse du mélasma est complexe et pas encore complétement élucidée. C’est une pathologie pigmentaire bien au-delà du mélanocyte, où les interactions avec les kératinocytes, les fibroblastes, les mastocytes, les cellules endothéliales, les cellules inflammatoires, les sébocytes jouent un rôle paracrine via des voies de signalisation intercellulaire.
Les rayonnements solaires sont impliqués dans le déclenchement voire l’exacerbation du mélasma. Ils agissent directement sur les mélanocytes en stimulant la voie AMPc via le récepteur MC1R à l’a MSH. Ceci active le facteur de transcription MITF des enzymes de la mélanogénèse (Tyrosinase, TRP1 et TRP2). Les œstrogènes activent la voie AMPc via l’adénylate cyclase.
A côté de cela, secondairement à l’exposition solaire ou à des facteurs irritants par exemple, un contexte pro inflammatoire s’installe et active les voies intercellulaires de stimulation à la fois de la mélanogénèse et de la néovascularisation.
- Les fibroblastes vont sécréter les facteurs SCF, WNT et Prostaglandine (PG).
- Les kératinocytes eux vont produire Cytokines, plasmine et PG.
- L’Endothéline 1 (EDT-1) sécrétée par les cellules endothéliales va activer la mélanogénèse via la voie MAPK.
- Les sébocytes sous l’influence des UVA, produisent IL 1, IL6, acide arachidonique et stimulent les fibroblastes.
- Les mastocytes activés par la PG sécréteront à leur tour de l’histamine, des facteurs de croissance de l’endothélium vasculaire et de la tryptase. La mélanogénèse, l’angiogenèse et la destruction de la membrane basale et de la matrice extracellulaire suivront. C’est par ce mécanisme que l’on observe une fuite de pigments de mélanine et de mélanocytes dans le derme, avec par conséquence un mélasma mixte dermo-épidermique.
Le stress oxydatif avec production de ROS va stimuler la transcription des enzymes pigmentaires par un mécanisme cytoprotecteur via la voie P13K/AKT.
En résumé, les voies inflammatoires et vasculaires sont majeures dans la pathogénèse du mélasma et donc dans la prise en charge thérapeutique.
Agents anti pigmentaires
Avant tout, l’écran solaire anti UVA, UVB et lumière visible est conditionnel de toute démarche thérapeutique, appliqué à la bonne fréquence (toutes les deux heures) et en quantité suffisante.
Actuellement nous avons de nombreux principes actifs pour agir sur l’hyperpigmentation que nous pouvons classer selon leur mode d’action principal.
- Inhibition de la voie enzymatique de synthèse de la mélanine intramélanocytaire.
- Blocage du transfert des mélanosomes mélanocytaires vers les kératinocytes.
- Accélération du turn-over (TO) épidermique et de l’élimination des pigments épidermiques.
- Action anti-inflammatoire, anti-oxydante.
- Inhibition de l’angiogénèse.
Le trio de Klingmann associe l’Hydroquinone 5% (inhibition de la tyrosinase, altération de la formation des mélanosomes), trétinoïne 0.1% (inhibition de la tyrosinase et accélération du TO épidermique) et dexaméthasone 0.1% (contrôle de l’inflammation et de l’irritation).
Cette préparation magistrale reste la référence car très efficace mais elle peut être mal tolérée, surtout sur les zones zygomatico-malaires. On peut donc diminuer à 4% l’hydroquinone et remplacer la dexaméthasone par le fluocinolone acétonide 0.01%. A long terme, l’hydroquinone peut causer une leucodermie, une ochronose sur phototype foncé ainsi que des grains de millium.
Plus récemment, l’acide tranexamique (TXA) apparait efficace lors de son utilisation par voie orale. Ce médicament connu sous son nom commercial Exacyl° est un anti fibrinolytique agissant comme inhibiteur compétitif de l’activation de plasminogène en plasmine.
Il est prescrit dans les ménométrorragies et les situations hémorragiques. Dans le mélasma, à la dose de 250mg matin et soir (cure de 3 mois), il bloque la mélanogénèse par sa structure identique à la tyrosinase qui en fait un inhibiteur compétitif et l’angiogenèse en diminuant la production de VEGF.
Protocole de topiques depigmentants spécifiques mélasma
Le protocole complet de soins indiqué dans le mélasma, est en 4 phases, à domicile et au cabinet.